Провідними симптомами є почуття важкості в ногах, їхня підвищена втомлюваність, біль, неприємні почуття в ногах під час ходи, зміна кольору шкірних покривів, набряк і, на останній стадії захворювання, може виникнути трофічна виразка[1].
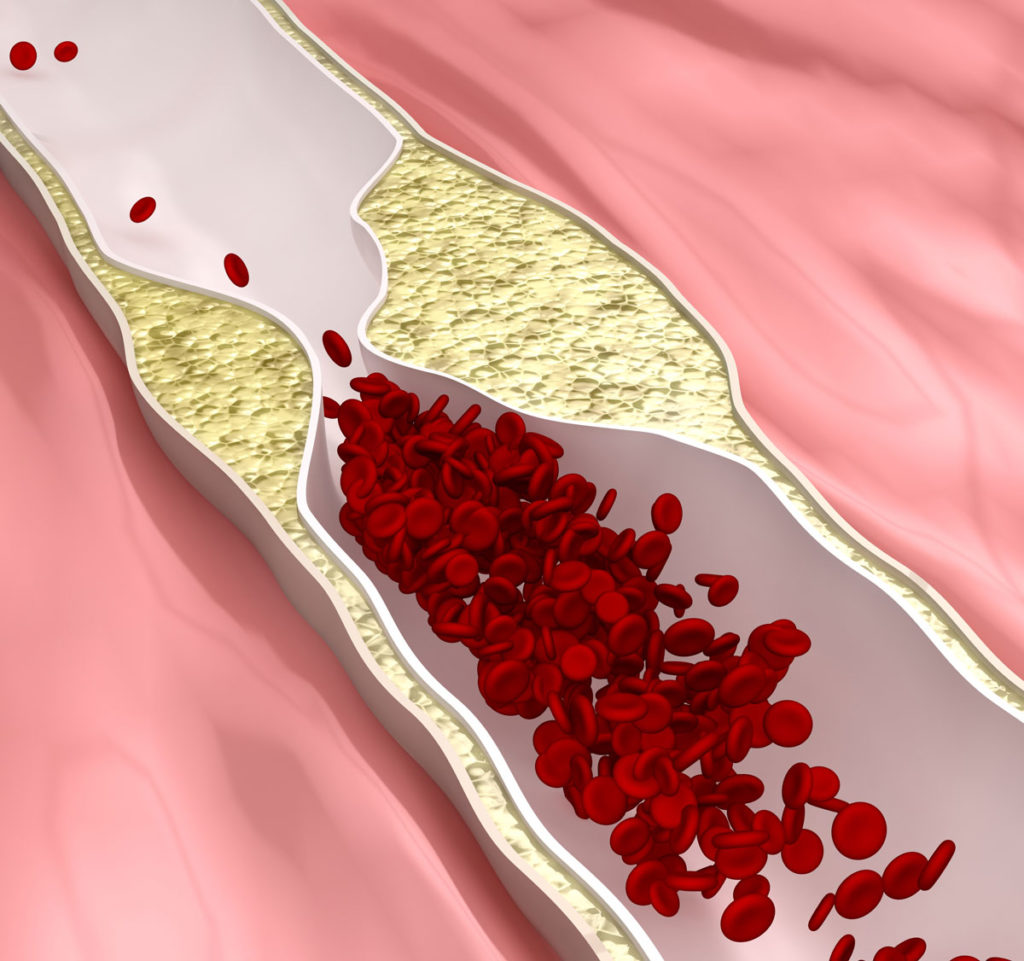
Головною причиною виникнення цього ускладнення є утворення тромбів у глибоких венах ніг. Їх утворення відбувається згідно тріади Вірхова, тобто формуються там, де уповільнюється кровотік, пошкоджена судинна стінка або в умовах надмірної кількості факторів згортання.
Повністю сформований тромб порушує прохідність вени та провокує накопичення крові, підняття внутрішньосудинного тиску. Через це венозна кров, замість руху у бік серця, починає повертатись назад.
Цей процес носить називаються рефлюксом. Якщо за нього тромб не розсмоктується, то ушкодження клапанного апарату набуде стійкого характеру, таким же стане й зворотний струм крові. Це призведе до збільшення тиску в дрібних капілярах ураженої кінцівки, просочування рідини крізь їх стінку та розривів капілярів, чим пояснюється виникнення низки симптомів. Також при тромбозі глибоких вен частина крові з глибоких судин компенсаторно скидається в поверхневі вени, що може проявлятися розвитком варикозної хвороби.
Що вище по нозі відбувається тромбоз – то вищий ризик виникнення посттромботичного синдрому. Так, якщо тромб розташовується у вені гомілки, шанс виникнення синдрому важких ніг мінімальний. І навпаки: якщо оклюзія відбувається на рівні клубової вени – ризик появи симптомів дуже високий.
До інших факторів ризику належать:
- повторний епізод тромбозу глибоких вен;
- тривалий тромбоз (обтурація триває понад 1 місяць);
- надлишкова маса тіла;
- куріння;
- вживання алкоголю;
- відсутність прийому антикоагулянтів або дезагрегантів,
- малорухливий спосіб життя;
- вагітність;
- генетична схильність[2].
До ознак, що дозволяють запідозрити наявність посттромбофлебітичного синдрому нижніх кінцівок, належить набряк, застій крові, поява ділянок гіперпігментації, виразок, розвиток ліподермосклерозу (ущільнення шкіри та підшкірної жирової клітковини, потемніння шкірних покривів). Через таке «ущільнення» суттєво обмежується рухливість суглобів[3].
Найчастіші скарги пацієнтів – це: втома ніг, почуття важкості, поколювання, розпирання, свербіж. Як і у випадку з набряком, що більше навантаження на нижні кінцівки – то вищий рівень вираженості цих явищ. До одних із найбільш турбуючих симптомів, що серйозно обмежують рухливість та працездатність людини, належить біль – залежно від стадії, його інтенсивність значно варіює. А також у деяких хворих виникають судоми. У особливо тяжких випадках порушується живлення поверхневих тканин у зоні ураження, через що з’являються так звані трофічні виразки.
Діагностика посттромбофлебітичної хвороби розпочинається з аналізу зазначених симптомів та ознак. Дуже важливо поставити пацієнту питання щодо історії хвороби – чи були епізоди тромбозу в минулому, чи звертався до лікарів, чи вживав певні препарати, що борються з формуванням тромбів — це дозволяє оцінити поточний стан пацієнта і можливу тяжкість процесу.
Цінні дані можна отримати під час проведення лабораторних досліджень, серед яких особливо важливою є оцінка системи згортання крові та такі показники, як міжнародне нормалізоване співвідношення, протромбіновий індекс, активований частковий тромбопластиновий час.
«Золотим стандартом» діагностики синдрому залишається УЗД, за допомогою якого можна оцінити стан кровотоку, рівень оклюзії, розмір тромбу, стан стінки судин, клапанного апарату. Тільки УЗД дозволяє чітко відрізнити посттромботичний синдром від інших подібних захворювань. На основі результатів комплексної діагностики лікар призначає лікування[4].
Підходи в лікуванні посттромбофлебітичного синдрому умовно можна поділити на фармакологічні та нефармакологічні. Однак зауважимо, що під час лікування такі препарати використовуються у комплексі.
Дослідження показують ефективність щільного еластичного бинтування (або використання спеціальних компресійних панчіх) як для профілактики цього стану, так і для зменшення хворобливих проявів. Стандартом лікування є призначення антикоагулянтів. У особливо тяжких випадках хворим показано хірургічне втручання.
Окремий пункт – турбота про трофічні виразки. По-перше, сучасна терапія передбачає мультидисциплінарний підхід у лікуванні цієї ознаки, тобто, спільну роботу хірурга, терапевта та дерматолога; по-друге, необхідно розуміти, що загоєння виразок – процес досить тривалий.
Лікування зазначених уражень відбувається невід’ємно від лікування інших симптомів, тобто, за допомогою бинтування, підняття кінцівок, використання деяких фармпрепаратів. Задля запобігання інфікування, використовують стерильні пов’язки.
Ефективність лікування посттромбофлебітичної хвороби залежить від своєчасності звернення пацієнта по медичну допомогу. Схему індивідуального лікування патології судин може призначати лише лікар.















Питання/Відгуки клієнтів
Leave a Comment
Володимир
Заболіла права п”ятка,думав,що шпора. До цього була екзема. Підзаробляю нічним сторожем. Ношу більше гумове взуття. Працюю без вихідних і відпусток за сміхотворну суму,але робота біля хати. Дружина померла 15 років тому назад. Сина лікував 15 років після ЧМТ при ДТП. Хронічне безсоння. Екзема вгамувалася. Біль в нозі не проходила. Звернувся до судинного хірурга. Діагноз-Посттромботичний синдром обох нижніх кінцівок 3 стадіі. ПІдколінно-гомілковий сегмент,набряко-болева форма обох нижніх кінцівок 2 ступеня. П Приймав Вазокет 600 мг,аспірин-кардіо, цукло3 форт- 15 днів,набряк правоі стопи збільшився і біль. Не знаю,що робити. Супутні хвороби- гіпертонія,ЧМТ-внаслідок якоі енцефалопатія. Надмірна вага. З повагою.
flebolog.ua
Доброго дня.
Якщо діагноз правильний, Вам необхідно носити компресійні панчохи 2-го ступеню копресії.